Dupuytrena slimība, ko sauc par palmas fascijas kontraktūru, ir kolagēna slimība, kas atrodas zem ādas. Šis kolagēns tiek pakļauts hipertrofijai un saīsināšanai, kas izpaužas kā traucēta pirkstu kustīgums un bieži redzama zemādas sabiezēšana. Slimība neizraisa sāpes. Vīriešiem, kas vecāki par 50 gadiem, visvairāk ir risks saslimt, un retāk sievietēm.
Pacients Dž. 69 gadus vecs jaunietis redzēja ortopēdu ar pieaugošu labās rokas deformāciju.
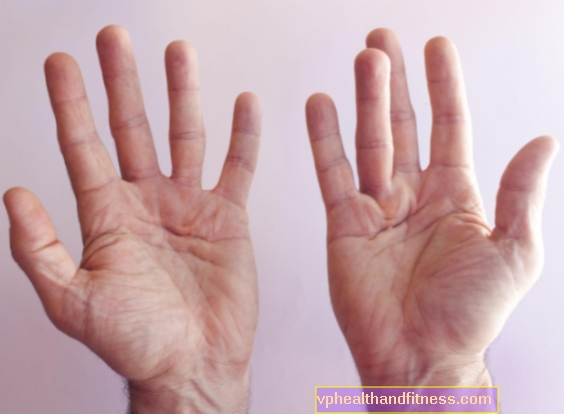
“Es esmu galdnieks, tagad esmu pensijā - bet dažreiz es savā rūpnīcā veicu dažādus darbus, palīdzu dēlam un dažreiz apmācu darbiniekus. 3-4 gadus esmu ievērojis, ka kaut kas notiek ar pirkstiem labajā rokā. Pirmkārt, plaukstas pusē parādījās sabiezējums - kā cieta rēta tieši zem ādas. Tas nebija sāpīgi, tas skrēja pie 4. pirksta, bet tas nedeva nekādus ierobežojumus pirkstu kustībai.
Laikam ejot, es pamanīju, ka 4. pirksts sāka saritināties un to bija grūtāk iztaisnot, un sabiezējumi, rētas kļuva arvien izteiktākas. Tomēr roka joprojām palika funkcionāla, un es varēju turpināt strādāt. Es mēģināju to masēt un izstiept, bet ar maz panākumiem. Aptuveni 2 gadus pēc pirmajiem simptomiem parādījās otrais sabiezējums, kas sasniedza piekto pirkstu. Tajā pašā laikā man bija arvien grūtāk izstiept IV pirkstu.
Tas mani nedaudz nobiedēja, jo nedomāju, ka šī slimība varētu izaugt un izplatīties uz citiem pirkstiem. Es domāju, ka tas bija dažādu traumu vai griezumu rezultāts, kurus galdnieka darbā ir ļoti viegli iekļūt. Es nolēmu to parādīt savam dēlam un kopā nolēmām, ka ir jādodas pie ortopēda uz konsultāciju. Tur es uzzināju, ka tā bija Dupuytrena slimība - ģenētiska slimība un tikai ķirurģiska ārstēšana ”.
Pacientam tika diagnosticēta un piedāvāta ārstēšana - operācija ir standarta Dupuytren slimības ārstēšana. Tās darbības joma var būt atšķirīga: sākot no salīdzinoši vienkāršas adatas fasciotomijas līdz ķirurģiskai metodei, ar kuru tiek plaši izstumtas plaukstas fascijas saīsinātās joslas. Adatas fasciotomijas procedūra diemžēl izraisa biežu un ātru recidīvu, plašas ķirurģiskas procedūras ir saistītas ar uzturēšanos slimnīcā un bieži ar ilgu dziedināšanas un atveseļošanās periodu. Tādējādi pacientam nav viegli izlemt par ārstēšanas metodi.
"Es domāju, kādu lēmumu pieņemt, tas ir grūti - es dzīvoju tālu no pilsētas, kad roka ir pēc operācijas, būs grūti iegūt pārsējus utt. Es baidījos no šīs procedūras un atliku savu lēmumu. Roka bija arvien apgrūtinošāka - kontraktūra attiecās uz ceturto un piekto pirkstu - citi cilvēki pamanīja manas problēmas - piemēram, sveicinot mani, viņi bija pārsteigti, ka es devu tikai divus pirkstus. Man bija grūtības ar ikdienas aktivitātēm, piemēram, mazgāšanu, skūšanos utt.
Man par šausmām es pamanīju līdzīgas izmaiņas, sākot no otras puses. Kaut kas bija jādara, lēmums par procedūru kļuva arvien reālāks. Kādu dienu mans dēls piezvanīja un teica, ka ir atradis internetā informāciju par jaunu Dupuytrena slimības ārstēšanu. Viņš atrada ārstu, kurš izmanto šo metodi, un mēs norunājām tikšanos. "
Pašlaik ASV un Rietumeiropā plaši izmantotā Dupuytrena slimības ārstēšanas metode ir preparāta, kas satur kolagenāzes enzīmu, ievadīšana palmas fascijas sarautajām joslām, kas izšķīdina kolagēna joslas, kas ir atbildīgas par kontraktūru veidošanos. Tas ir minimāli invazīvs paņēmiens, ko var izmantot ambulatorā stāvoklī.
“Ārsts mūs iepazīstināja ar kolagenāzes ārstēšanas metodi. Viņš paziņoja, ka manas izmaiņas atbilst šai ārstēšanai. Viņš mani informēja par ārstēšanas kursu, iespējamām komplikācijām un izmaksām. Mums ir jādomā un jāizvēlas iespējamais procedūras datums. "
Kolagenāzes ievadīšanas procedūra Dupuytren slimības gadījumā tiek veikta ambulatori, bet saskaņā ar operācijas zāles sanitāro režīmu. Tās bieži ir vienas dienas ķirurģijas nodaļas. Pēc sākotnējās kvalifikācijas pacients tiek plānots noteiktā dienā - viņam tiek pasūtītas zāles, kuras jānogādā un jāuzglabā atbilstošos apstākļos; temperatūra no 2 līdz 8 grādiem C. Pēc uzņemšanas nodaļā un anamnēzes noteikšanas ārsts vēlreiz izskata pacientu, pamatojoties uz to, informē par diagnozi, iespējamām un alternatīvām ārstēšanas metodēm, paredzamajām ārstēšanas sekām, ieskaitot komplikācijas, un ārstēšanas pārtraukšanas sekām. pacients dod rakstisku piekrišanu ierosinātajai ārstēšanai. Pārģērbies pacients dodas uz ārstniecības telpu, kur pēc operācijas lauka sagatavošanas un pārklājuma ārsts veic 2 līdz 3 kolagenāzes injekcijas saslimušās plaukstas fascijas pavedienos. Šai procedūrai nav nepieciešama anestēzija. Pēc procedūras tiek uzlikts pārsējs un pacients dodas mājās. Pēc 24 stundām viņš ziņo.
“Kopā mēs pieņēmām lēmumu veikt kolagenāzes ārstēšanu. Šīs dažas dienas palikšu pie dēla. Viendienas ķirurģijas nodaļā nonācām noteiktā laikā - formalitātes bija īslaicīgas. Ārsts aprakstīja manu stāvokli un uzrādīja piekrišanu parakstīšanas procedūrai.
Man jāatzīst, ka tas bija grūts brīdis, jo tajā minētās iespējamās komplikācijas var būt satraucošas, taču šī ir standarta procedūra, un pacientam jāapzinās, ka šī ir medicīniska procedūra un ka potenciāli var notikt jebkas - risks vienmēr ir. Es piekritu un parakstījos. Mēs rīkojamies. Pati procedūra, par pārsteigumu, bija gandrīz nesāpīga - trīs mazi iedurumi - kā lapsenes kodums rokā. Pārsienamība, lūgums nekustināt pirkstus mājās, ieteikumi pagaidīt vēl stundu pēc operācijas klīnikā un tas arī viss šodien - es biju pilnīgi pārsteigts - kā? Tas viss? "
Ārstēšanas otrais posms notiek pēc fermentu inkubācijas - tas ir, vismaz 24 stundas pēc ievadīšanas. Atkal operāciju zālē, šoreiz pēc vietējās vai reģionālās anestēzijas, tiek veikta atlīdzināšanas procedūra - salauzto pavedienu laušana.
“Mājās jutu, ka roka ir pietūkušies - tik smagi, mazliet sāpēja, bet pēc pretsāpju līdzekļu lietošanas tā vairs nebija. Es nekustināju pirkstus, lai gan man bija kārdinājums pārbaudīt, vai tie taisnojas. Mēs atgriezāmies klīnikā. Pēc drēbju maiņas operāciju zālē - nepatīkama rokas anestēzija - adatas iespiešana no plaukstas puses un izgrūšanas sajūta, bet acīmredzot dzīslu saplēšana ir sāpīga, tāpēc tas ir jādara. Roka izskatījās dīvaini - ievērojams pietūkums, zilumi un nelielas hematomas zonā, kur ievadīja kolagenāzi. Pēc 15-20 minūtēm ārsts sāka rediģēt - vispirms viņš uzlika roku uz šāda veltņa (velmēts pārsējs), un tad, sākot ar otro pirkstu, viņš pamazām iemasēja ādu un iztaisnoja pirkstus - iztaisnojot ceturto un piekto pirkstu, es dzirdēju un sajutu gurkstēšanu - tāda "plaisa" ", Varbūt trīs reizes. Nekas nesāpēja.
Kad tas bija pabeigts, ārsts man parādīja savu roku - 4. pirksts bija gandrīz taisns un 5. pirksts bija pilnībā izstiepts. Ārsts lika man saliekt un iztaisnot pirkstus - viss strādāja kā nākas. Āda izskatījās neizskatīga, pietūkuša, sasitusi, tajā bija kādas 1 cm plaisas. - bet es dzirdēju, ka tas pats ātri sadzīs. Ģērbšanās, izvadīšana un mājas pārbaude divu dienu laikā. "
Pēc kontraktūras korekcijas, ja nepieciešams, nomainiet pārsējus, līdz brūce ir pilnībā sadzijusi. Sekundāri saīsinātu locītavu gadījumā ieteicama rehabilitācija un vingrošana. Dažreiz ortoze, kas tur pirkstus pagarinājumā, ir iespējama 1 mēneša laikā.
“Mājās, kad narkoze bija beigusies, sāpēja roka, nācās dzert pretsāpju līdzekļus. Bet laika gaitā sūdzību skaits samazinājās. Pēc divām dienām pārsēja nomaiņa - pietūkums ir skaidri samazinājies, un brūces ir gandrīz sadzijušas. Es viegli kustinu pirkstus - mazliet sāp, mēģinot to pilnībā iztaisnot, taču efekts, salīdzinot ar sākotnējo stāvokli, ir pārsteidzošs. Rīt dodos mājās. Es joprojām vingroju. Vadība pēc 1m-c. "
Jāatceras, ka ne katra pirksta disfunkcija nozīmēs diagnozes noteikšanu, pacienta informēšanu par diagnozi un prognozi, iespējamām un alternatīvām ārstēšanas metodēm, paredzamām ārstēšanas sekām, tostarp paredzamām komplikācijām, un tās izlaišanu. Tikai pamatojoties uz to, pacients varēs vienoties par optimālu, pēc ārsta un pacienta domām, ārstēšanas metodi.














-porada-eksperta.jpg)